El síndrome anémico, caracterizado por una disminución patológica de la concentración de hemoglobina en la sangre, es una condición clínica frecuente que impacta significativamente la calidad de vida de quienes la padecen.
Si bien a menudo se asocia con la simple noción de "sangre baja", su origen, causas y abordaje terapéutico son mucho más complejos y multifactoriales.
En este post, exploraremos en detalle las diversas facetas del síndrome anémico, desde sus raíces hasta las estrategias de tratamiento actuales, con el objetivo de brindar una comprensión integral y útil para nuestros pacientes y lectores.
Las causas de la anemia son amplias, pero podemos agruparlas en categorías principales:
- Producción Deficiente de Glóbulos Rojos:
- Deficiencias Nutricionales: La falta de hierro, vitamina B12 o folato son causas comunes.
- Enfermedades de la Médula Ósea: Afecciones como la anemia aplásica o la mielodisplasia pueden alterar la producción de células sanguíneas.
- Disminución de la Eritropoyetina: La enfermedad renal crónica a menudo reduce la producción de esta hormona esencial para la formación de glóbulos rojos.
- Aumento de la Destrucción de Glóbulos Rojos (Hemólisis):
- Trastornos Genéticos: Anemias falciforme o talasemia.
- Enfermedades Autoinmunes: El cuerpo ataca sus propios glóbulos rojos.
- Factores Externos: Ciertos medicamentos o infecciones.
- Pérdida de Sangre:
- Hemorragias Agudas: Traumatismos, cirugías.
- Hemorragias Crónicas:
- Úlceras pépticas, sangrado menstrual abundante, pólipos colónicos.
- Un sangrado, aunque sea pequeño pero constante, puede ser la causa.
Efectos de la Alimentación.
La alimentación no es solo una necesidad básica, sino un factor determinante en la salud de nuestra sangre. Una dieta equilibrada y rica en nutrientes específicos es fundamental para la producción y el mantenimiento de glóbulos rojos sanos. Cuando nuestra ingesta diaria carece de los "ladrillos" esenciales, el cuerpo no puede fabricar suficientes glóbulos rojos o estos pueden ser de menor calidad, lo que inevitablemente conduce a la anemia.
Hierro
El hierro es un mineral estrella cuando hablamos de anemia, ya que es un componente fundamental de la hemoglobina, la proteína dentro de los glóbulos rojos encargada de transportar el oxígeno desde los pulmones a todos los tejidos del cuerpo.
Una deficiencia de hierro es la causa más común de anemia a nivel mundial, conocida como anemia ferropénica.
Es importante entender que el hierro se presenta en dos formas en los alimentos: Hierro Hemo, que se encuentra principalmente en las carnes rojas (res, cerdo, cordero), aves y pescado y Hierro No Hemo que se halla en alimentos de origen vegetal como las legumbres (frijoles, lentejas, garbanzos), los vegetales de hoja verde oscura (espinacas, acelgas), los frutos secos y las semillas.
La vitamina C (ácido ascórbico) presente en cítricos, fresas, pimientos y otros vegetales, aumenta significativamente la absorción del hierro no hemo, por lo cual consumir estos alimentos junto con fuentes de hierro vegetal es una estrategia inteligente.
Ciertos compuestos pueden dificultar la absorción del hierro no hemo, como los fitatos (presentes en legumbres, granos integrales y semillas), los taninos (en el té y el café), el calcio (en lácteos) y algunas proteínas de la soya. No es necesario eliminarlos por completo, pero sí ser conscientes de su consumo al mismo tiempo que las fuentes de hierro.
Vitaminas del complejo B
La vitamina B12, también conocida como cobalamina, juega un rol crucial en la división celular y la maduración adecuada de los glóbulos rojos en la médula ósea. Una deficiencia de vitamina B12 puede llevar a la producción de glóbulos rojos grandes y anormales, una condición conocida como anemia megaloblástica o perniciosa (cuando la causa es la falta de factor intrínseco para su absorción). La vitamina B12 se encuentra principalmente en alimentos de origen animal como la carne (especialmente el hígado), el pescado, los lácteos (leche, queso, yogur) y los huevos. Las personas que siguen dietas vegetarianas estrictas o veganas deben prestar especial atención a su ingesta de vitamina B12, ya que las fuentes vegetales confiables son limitadas (algunos alimentos fortificados o suplementos). La deficiencia puede desarrollarse lentamente, ya que el cuerpo puede almacenar vitamina B12, pero a largo plazo puede tener consecuencias neurológicas graves además de la anemia.
La Vitamina B9 (El Folato) El folato, o ácido fólico en su forma sintética, es otra vitamina B esencial para la síntesis del ADN y la división celular, procesos fundamentales en la producción de glóbulos rojos. Una deficiencia de folato también puede resultar en anemia megaloblástica, similar a la deficiencia de vitamina B12. A diferencia de la B12, el folato se encuentra en abundancia en alimentos de origen vegetal, especialmente en los vegetales de hoja verde oscura (espinacas, brócoli, lechuga romana), las legumbres, los cítricos (naranjas, limones, pomelos), los aguacates y los granos fortificados. El folato es sensible al calor, por lo que la cocción prolongada puede reducir significativamente su contenido en los alimentos. Es recomendable incluir alimentos ricos en folato en su forma cruda o con cocciones suaves. Un nivel adecuado de folato es crucial durante el embarazo para prevenir defectos del tubo neural en el feto.
Efectos de las Enfermedades Crónicas
La anemia no suele presentarse de forma aislada, sino que a menudo está entrelazada con la presencia de otras condiciones de salud, especialmente las enfermedades crónicas. Estas enfermedades pueden alterar diversos procesos fisiológicos que, directa o indirectamente, impactan la producción, la supervivencia y la función de los glóbulos rojos.
Diabetes Mellitus
La diabetes mellitus, caracterizada por la hiperglucemia crónica, puede contribuir al desarrollo de anemia a través de varios mecanismos:
- Enfermedad Renal Diabética
- Esta es una de las complicaciones más comunes y significativas que relaciona la diabetes con la anemia. Los riñones son los principales productores de eritropoyetina (EPO), la hormona que estimula la médula ósea para producir glóbulos rojos. A medida que la función renal se deteriora en la enfermedad renal diabética, la producción de EPO disminuye, lo que resulta en una menor producción de glóbulos rojos y, por ende, anemia.
- Inflamación Crónica
- La diabetes se asocia con un estado de inflamación crónica de bajo grado. Esta inflamación puede afectar la médula ósea y la respuesta a la EPO, así como alterar el metabolismo del hierro, limitando su disponibilidad para la producción de hemoglobina.
- Disfunción Autonómica
- La neuropatía autonómica, una complicación de la diabetes, puede afectar la regulación de la producción de EPO.
- Medicamentos
- Algunos medicamentos utilizados para tratar la diabetes, como los inhibidores de la enzima convertidora de angiotensina (IECA) o los bloqueadores del receptor de angiotensina II (ARA-II), pueden tener un impacto en la función renal y, secundariamente, en la producción de glóbulos rojos.
- Alteración del Metabolismo del Hierro
- La hiperglucemia crónica puede afectar la forma en que el cuerpo utiliza y almacena el hierro, contribuyendo a una disponibilidad reducida para la eritropoyesis.
Obesidad
La obesidad, definida por un índice de masa corporal (IMC) elevado, se considera un estado de inflamación crónica sistémica. Esta inflamación puede desempeñar un papel en el desarrollo de la anemia, a menudo denominada "anemia de la obesidad" o "anemia asociada a la inflamación crónica". Los mecanismos involucrados incluyen:
- Producción Elevada de Citocinas Inflamatorias
- El tejido adiposo en exceso libera diversas citocinas inflamatorias (como la interleucina-6 y el factor de necrosis tumoral alfa) que pueden suprimir la producción de EPO, reducir la vida útil de los glóbulos rojos e interferir con el metabolismo del hierro.
- Resistencia a la Eritropoyetina
- En algunos casos, la inflamación crónica asociada a la obesidad puede llevar a una menor respuesta de la médula ósea a la EPO, incluso cuando los niveles de esta hormona son adecuados.
- Deficiencias Nutricionales
- Aunque paradójico, las personas con obesidad pueden tener deficiencias de micronutrientes esenciales como el hierro, la vitamina B12 y el folato debido a patrones dietéticos poco saludables.
- Comorbilidades
- La obesidad a menudo se asocia con otras condiciones crónicas como la enfermedad renal y la diabetes, que a su vez pueden contribuir a la anemia.
Hígado Graso No Alcohólico (HGNA)
El hígado graso no alcohólico (HGNA), una condición en la que se acumula un exceso de grasa en el hígado en personas que beben poco o nada de alcohol, también se ha relacionado con un mayor riesgo de anemia. Los mecanismos subyacentes pueden incluir:
- Inflamación Sistémica
- El HGNA se asocia con un estado de inflamación crónica de bajo grado, similar a la obesidad. Esta inflamación puede afectar la producción y la supervivencia de los glóbulos rojos, así como el metabolismo del hierro.
- Alteración en la Producción de Factores Hematopoyéticos
- Si bien el riñón es el principal productor de EPO, el hígado también participa en la producción de otras sustancias que influyen en la hematopoyesis. La disfunción hepática en el HGNA podría alterar estos procesos.
- Comorbilidades
- El HGNA a menudo coexiste con la obesidad, la resistencia a la insulina y la diabetes tipo 2, creando un ambiente metabólico complejo que favorece el desarrollo de anemia.
- Posible Deficiencia de Hierro
- Algunos estudios sugieren una asociación entre el HGNA y una mayor prevalencia de deficiencia de hierro, aunque los mecanismos exactos aún se están investigando.
Clasificación del Síndrome Anémico
La clasificación de la anemia es fundamental para la investigación de la causa subyacente y determinar la estrategia de tratamiento más adecuada.
Tradicionalmente, mediante un estudio de laboratorio muy basico, como lo es la BIOMETRIA HEMATICA, la anemia se clasifica inicialmente con dos criterios principales:
- Según el Tamaño de los Glóbulos Rojos (Índice VCM): El Volumen Corpuscular Medio (VCM) es una medida del tamaño promedio de los glóbulos rojos. Esta clasificación morfológica nos ayuda a estrechar el cerco diagnóstico:
- Anemia Microcítica (VCM bajo): Indica que los glóbulos rojos son más pequeños de lo normal. La causa más común es la deficiencia de hierro (anemia ferropénica). Otras causas incluyen las talasemias, la anemia sideroblástica y la anemia de la enfermedad crónica (en algunos casos).
- Anemia Normocítica (VCM normal): Los glóbulos rojos tienen un tamaño normal. Esta categoría es más heterogénea e incluye anemias tempranas por deficiencias, la anemia de la enfermedad crónica, la anemia aplásica, la anemia hemolítica y la anemia asociada a enfermedad renal crónica (en etapas iniciales).
- Anemia Macrocítica (VCM alto:): Los glóbulos rojos son más grandes de lo normal. Las causas más frecuentes son las deficiencias de vitamina B12 y folato (anemias megaloblásticas). Otras causas pueden ser el alcoholismo, la enfermedad hepática, el hipotiroidismo y algunos medicamentos.
- Según la Concentración de Hemoglobina en los Glóbulos Rojos (Índice CMHC): La Concentración Media de Hemoglobina Corpuscular (CMHC) mide la concentración promedio de hemoglobina dentro de un volumen dado de glóbulos rojos. Este índice ayuda a refinar aún más la clasificación:
- Anemia Hipocrómica (CMHC bajo): Indica que los glóbulos rojos tienen una menor concentración de hemoglobina, y por lo tanto, son más pálidos de lo normal. Típicamente se asocia con la anemia microcítica ferropénica y las talasemias.
- Anemia Normocrómica (CMHC normal): Los glóbulos rojos tienen una concentración normal de hemoglobina. Se observa en anemias normocíticas y en algunas anemias macrocíticas.
- Anemia Hipercrómica (CMHC alto): Indica una mayor concentración de hemoglobina en los glóbulos rojos. Es menos común y se observa típicamente en la esferocitosis hereditaria y en algunas anemias macrocíticas (aunque el aumento del VCM suele ser más prominente).
Al combinar el VCM y el CMHC, podemos obtener una clasificación morfológica más precisa de la anemia:
- Microcítica Hipocrómica: Típicamente anemia ferropénica y talasemias.
- Normocítica Normocrómica: Anemia de la enfermedad crónica, anemia aplásica, anemia hemolítica aguda, anemia asociada a enfermedad renal crónica temprana.
- Macrocítica Normocrómica: Anemia por alcoholismo, enfermedad hepática, hipotiroidismo.
Macrocítica Hipercrómica: Típicamente anemias megaloblásticas (deficiencia de vitamina B12 o folato), aunque el término "hipercrómica" puede ser engañoso ya que el aumento del tamaño celular es el factor dominante
La Organización Mundial de la Salud (OMS) también clasifica la anemia según la gravedad de la disminución de la hemoglobina (Hb):
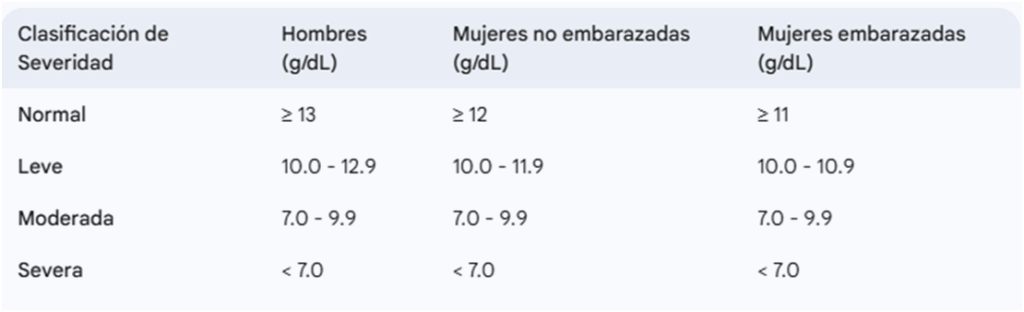
Esta clasificación de severidad es crucial para evaluar el impacto clínico de la anemia en el paciente y para guiar las decisiones terapéuticas, especialmente en cuanto a la necesidad de transfusión sanguínea.
Importancia Clínica de la Clasificación:
La combinación de la clasificación morfológica (basada en VCM y CMHC) y la clasificación de severidad (basada en los niveles de hemoglobina de la OMS) proporciona una visión integral del síndrome anémico. Permite al médico:
- Orientar el diagnóstico diferencial: Una anemia microcítica hipocrómica sugiere fuertemente una deficiencia de hierro, mientras que una anemia macrocítica apunta hacia deficiencias de vitamina B12 o folato, entre otras posibilidades.
- Evaluar el impacto clínico: Una anemia severa requerirá una intervención más urgente que una anemia leve.
Monitorizar la respuesta al tratamiento: Los cambios en los niveles de hemoglobina y los índices eritrocitarios a lo largo del tiempo pueden indicar la eficacia del tratamiento
Tratamiento No Farmacológico
Si bien en muchos casos se requiere intervención farmacológica, el tratamiento inicial y el manejo a largo plazo del síndrome anémico a menudo se centran en identificar y abordar la causa subyacente. Además, las modificaciones en el estilo de vida y la dieta juegan un papel fundamental en la prevención, el tratamiento y el mantenimiento de niveles saludables de hemoglobina.
1. Optimización de la Dieta
Como hemos discutido previamente, las deficiencias nutricionales son una causa común de anemia. Ajustar la dieta para asegurar una ingesta adecuada de los nutrientes esenciales es un pilar del tratamiento no farmacológico. Es recomendable:
- Anemia por deficiencia de Hierro
- Aumentar el consumo de alimentos ricos en hierro hemo: Priorizar carnes rojas magras, hígado, aves (especialmente el muslo) y pescado. La absorción del hierro hemo es superior.
- Incrementar la ingesta de alimentos ricos en hierro no hemo: Incluir legumbres (lentejas, frijoles, garbanzos), vegetales de hoja verde oscura (espinacas, acelgas), tofu, frutos secos (almendras, nueces), semillas (calabaza, sésamo) y granos fortificados.
- Mejorar la absorción del hierro no hemo: Consumir fuentes de vitamina C (cítricos, fresas, kiwi, pimientos, tomate) en la misma comida que los alimentos ricos en hierro no hemo. Evitar el consumo simultáneo de alimentos ricos en calcio (lácteos), taninos (té, café) y fitatos (legumbres, granos integrales) con las principales fuentes de hierro. Una estrategia es consumir estos inhibidores en comidas separadas.
- Anemia por Deficiencia de Vitamina B12:
- Aumentar el consumo de alimentos de origen animal: Incluir carne (res, cerdo, cordero), aves, pescado, huevos y lácteos en la dieta.
- Considerar alimentos fortificados: Algunos productos como cereales para el desayuno, leches vegetales y levadura nutricional están fortificados con vitamina B12 y pueden ser útiles, especialmente para vegetarianos y veganos. Sin embargo, a menudo no son suficientes para tratar una deficiencia establecida.
- Suplementación oral (en casos leves y con buena absorción): En algunos casos de deficiencia leve y con una adecuada capacidad de absorción, se pueden utilizar suplementos orales de vitamina B12 bajo supervisión médica.
- Anemia por Deficiencia de Folato:
- Aumentar el consumo de alimentos ricos en folato: Incluir vegetales de hoja verde oscura (espinacas, brócoli, espárragos), legumbres, cítricos (naranjas, limones, pomelos), aguacate, remolacha y granos fortificados.
- Preferir cocciones suaves o el consumo en crudo: El folato es sensible al calor, por lo que las cocciones prolongadas pueden reducir su contenido.
2. Manejo de Enfermedades Crónicas
Muchas enfermedades crónicas pueden contribuir a la anemia, como hemos discutido. Un manejo óptimo de estas condiciones es crucial para mitigar su efecto en la producción y la vida útil de los glóbulos rojos:
- Enfermedad Renal Crónica: Un control estricto de la presión arterial, la glucemia (en diabéticos) y la proteinuria puede ayudar a preservar la función renal y, por ende, la producción de eritropoyetina. La restricción de líquidos y electrolitos según la etapa de la enfermedad renal también es importante.
- Enfermedades Autoinmunes: El manejo con medicamentos inmunosupresores y antiinflamatorios puede reducir la inflamación crónica que afecta la médula ósea y el metabolismo del hierro.
- Infecciones Crónicas: El tratamiento adecuado de la infección subyacente es fundamental para resolver la anemia asociada.
- Cáncer: El tratamiento de la neoplasia maligna (cirugía, quimioterapia, radioterapia) puede mejorar la anemia relacionada con el cáncer, aunque algunos tratamientos pueden tener efectos secundarios que afectan la producción de células sanguíneas.
- Diabetes Mellitus: Un control glucémico estricto, el manejo de la enfermedad renal diabética y la consideración de los efectos de los medicamentos son importantes para minimizar la contribución de la diabetes a la anemia.
- Obesidad e Hígado Graso No Alcohólico: La pérdida de peso a través de la dieta y el ejercicio, el control de la resistencia a la insulina y el manejo de las comorbilidades pueden reducir la inflamación crónica y mejorar la anemia asociada.
Tratamiento Farmacológico Oral
Como la deficiencia de hierro es la causa más común de anemia, la suplementación oral con hierro es la piedra angular del tratamiento. La disponibilidad de diversas sales de hierro ofrece a los médicos la posibilidad de personalizar la elección según las necesidades individuales del paciente, buscando un equilibrio óptimo entre eficacia, biodisponibilidad y tolerancia gastrointestinal.
Las sales ferrosas contienen hierro en su forma ferrosa, que generalmente se absorbe mejor en el intestino delgado.
- Sulfato Ferroso: Contiene aproximadamente un 20% de hierro elemental por peso. Una tableta de 325 mg de sulfato ferroso proporciona alrededor de 65 mg de hierro elemental. Es una de las formas más efectivas para aumentar los niveles de hierro y corregir la anemia. Tiende a tener una mayor incidencia de efectos secundarios gastrointestinales como náuseas, dolor abdominal, estreñimiento y heces oscuras, lo que puede limitar la adherencia al tratamiento. Suele ser la opción más económica y, por lo tanto, la primera línea en muchos casos, siempre y cuando el paciente lo tolere.
- Gluconato Ferroso: Contiene aproximadamente un 12% de hierro elemental por peso. Una tableta de 325 mg de gluconato ferroso proporciona alrededor de 39 mg de hierro elemental. Aunque contiene menos hierro elemental por dosis, algunos pacientes lo toleran mejor que el sulfato ferroso, lo que puede mejorar la adherencia a largo plazo. Puede requerir dosis más altas o más frecuentes para alcanzar el mismo aumento en los niveles de hierro que el sulfato ferroso.
- Fumarato Ferroso: Contiene aproximadamente un 33% de hierro elemental por peso. Una tableta de 200 mg de fumarato ferroso proporciona alrededor de 66 mg de hierro elemental. Ofrece una alta cantidad de hierro elemental por dosis, similar al sulfato ferroso. La tolerancia suele ser intermedia entre el sulfato y el gluconato ferroso. Puede ser una buena alternativa al sulfato ferroso si la tolerancia es un problema.
- Lactato Ferroso: Contiene aproximadamente un 19% de hierro elemental por peso. Su eficacia y tolerancia son generalmente comparables a las otras sales ferrosas, pero su uso es menos común por su baja disponibilidad en mercado.
- Glicina Sulfato Ferroso: La cantidad de hierro elemental puede variar según la formulación específica. El hierro está quelado con glicina, lo que se promociona para mejorar la absorción y reducir los efectos secundarios al ser más suave para el tracto gastrointestinal. Algunos estudios sugieren una mejor absorción y menor incidencia de molestias gastrointestinales en comparación con las sales ferrosas tradicionales, aunque se necesita más investigación para confirmar estos beneficios de manera consistente en toda la población.
Las Sales Férricas contienen hierro en su forma férrica, que requiere ser convertido a la forma ferrosa en el intestino para su absorción. Generalmente, su biodisponibilidad es menor que la de las sales ferrosas, pero pueden ser mejor toleradas.
- Hierro Polimaltosado: La cantidad del hierro elemental varía según la presentación. Su absorción es menos dependiente del pH gástrico y de la presencia de otros componentes en la dieta en comparación con las sales ferrosas. Generalmente se asocia con una menor incidencia de efectos secundarios gastrointestinales. Algunos estudios sugieren una menor eficacia en comparación con las sales ferrosas en la corrección de la anemia, especialmente en casos de deficiencia severa.
- Hierro Proteinsuccinilato: La cantidad del hierro elemental varía según la presentación. El hierro está unido a proteínas succiniladas, lo que se promociona para mejorar la absorción y reducir la irritación gastrointestinal. La evidencia sobre su superioridad en eficacia sobre las sales ferrosas no es concluyente.
- Ferrocolinato: Contiene aproximadamente un 13% de hierro elemental. Se ha utilizado como una alternativa con la intención de mejorar la absorción y la tolerancia, pero no es tan ampliamente utilizado como otras sales.
- Hidróxido de Sacarosa (para uso oral): Lacantidad del hierro elemental varía según la formulación. Aunque más conocido por su uso intravenoso, existen formulaciones orales. Se considera que tiene una buena tolerancia, pero su eficacia en comparación con las sales ferrosas orales tradicionales aún se está investigando.
Estrategias para Mejorar la Tolerancia y Absorción
Independientemente del tipo de hierro oral elegido, se pueden implementar estrategias para mejorar la tolerancia y la absorción:
- Comenzar con dosis bajas: Aumentar gradualmente la dosis puede ayudar a minimizar los efectos secundarios gastrointestinales.
- Tomar con las comidas (si la tolerancia es mala): Aunque reduce la absorción, tomar el suplemento con las comidas puede mejorar la tolerancia. En este caso, puede ser necesario aumentar la dosis o prolongar la duración del tratamiento.
- Evitar antiácidos, lácteos, té y café cerca de la toma: Estos pueden interferir con la absorción del hierro.
- Considerar formulaciones de liberación prolongada: Pueden reducir la concentración local de hierro en el tracto gastrointestinal y, por lo tanto, disminuir los efectos secundarios.
- Monitoreo y ajuste: El médico debe monitorizar la respuesta del paciente (niveles de hemoglobina y ferritina) y ajustar la dosis o cambiar el tipo de hierro según sea necesario.
Tratamiento Farmacológico Parenteral
1. Hierro Intravenoso
La administración de hierro por vía intravenosa (IV) permite una reposición más rápida y completa de los depósitos de hierro en comparación con la vía oral. Se utiliza principalmente en pacientes con: Intolerancia o falta de respuesta al hierro oral, Pérdidas de sangre continuas y significativas, Enfermedades inflamatorias intestinales (EII), Enfermedad renal crónica (ERC) en hemodiálisis, Anemia preoperatoria en cirugía mayor y Anemia posparto severa.
Existen diversas formulaciones de hierro IV, que difieren en su estructura, estabilidad y perfil de seguridad. Algunas de las más comunes incluyen:
- Sacarato Férrico: Es un complejo de hidróxido de hierro sacarosa. Se administra en dosis de hasta 200 mg de hierro elemental por sesión, generalmente varias veces por semana hasta alcanzar la dosis total calculada. Presenta un perfil de seguridad relativamente bueno, con un bajo riesgo de reacciones anafilácticas graves en comparación con formulaciones más antiguas como el hierro dextrano de alto peso molecular (ya no disponible).
- Carboximaltosa Férrica: Es un complejo de hidróxido de hierro con un polímero de carbohidrato. Permite la administración de dosis elevadas de hierro elemental (hasta 1000 mg por sesión, o incluso la dosis total calculada en una sola infusión en algunos casos) en un tiempo relativamente corto (alrededor de 15-30 minutos). Esto facilita la reposición rápida de los depósitos de hierro y reduce el número de visitas al hospital. Su perfil de seguridad es comparable al del sacarato férrico.
- Gluconato Férrico Sódico: Contiene gluconato de hierro. Se administra en dosis de aproximadamente 125 mg de hierro elemental por sesión, generalmente durante las sesiones de hemodiálisis en pacientes con ERC.
- Hierro Dextrano: Es un complejo de hidróxido de hierro con dextrano. Existen formulaciones de alto y bajo peso molecular. Las formulaciones de alto peso molecular se asociaron con un mayor riesgo de reacciones anafilácticas y ya no se utilizan ampliamente. Las formulaciones de bajo peso molecular tienen un perfil de seguridad mejorado, pero aún requieren una dosis de prueba y una monitorización cuidadosa durante la infusión debido al riesgo de reacciones de hipersensibilidad.
2. Vitamina B12 Parenteral (Cianocobalamina o Hidroxicobalamina)
La administración parenteral de vitamina B12 está indicada principalmente en casos de: Anemia perniciosa: Causada por la falta de factor intrínseco, necesario para la absorción de vitamina B12 en el intestino. Malabsorción de vitamina B12: Debido a cirugías gástricas o intestinales, enfermedad de Crohn, o sobrecrecimiento bacteriano. Dietas veganas estrictas prolongadas: Que no se suplementan adecuadamente con vitamina B12. Algunos trastornos metabólicos.
Las formas más comunes de vitamina B12 parenteral son la cianocobalamina y la hidroxicobalamina. Ambas son efectivas para tratar la deficiencia. La hidroxicobalamina tiene una mayor afinidad por las proteínas plasmáticas y una semivida más larga, lo que podría resultar en menos inyecciones en algunos pacientes. Se administra por vía intramuscular (IM) o subcutánea (SC). La dosis y la frecuencia de administración dependen de la gravedad de la deficiencia y la causa subyacente. Inicialmente, se suelen administrar inyecciones diarias o semanales para restaurar los depósitos de vitamina B12. Una vez corregida la deficiencia, se requiere un tratamiento de mantenimiento de por vida en la mayoría de los casos de anemia perniciosa o malabsorción crónica, generalmente con inyecciones mensuales o trimestrales. Se deben monitorizar los niveles de vitamina B12 y los parámetros hematológicos para asegurar una respuesta adecuada al tratamiento.
3. Eritropoyetina Recombinante Humana (r-HuEPO)
La eritropoyetina es una hormona producida principalmente por los riñones que estimula la producción de glóbulos rojos en la médula ósea. La eritropoyetina recombinante humana (r-HuEPO) se utiliza para tratar la anemia en diversas condiciones, incluyendo: Enfermedad renal crónica (ERC), Anemia asociada a quimioterapia en pacientes con cáncer, Anemia en pacientes con VIH tratados con zidovudina, Anemia del prematuro, en algunos casos de anemia asociada a enfermedades inflamatorias crónicas, Para reducir la necesidad de transfusiones alogénicas en ciertos pacientes quirúrgicos.
Existen diferentes formulaciones de r-HuEPO, como la epoetina alfa y la darbepoetina alfa, que difieren en su frecuencia de administración debido a su semivida más larga en el caso de la darbepoetina alfa. Se administra por vía subcutánea (SC) o intravenosa (IV). La vía SC es preferible en muchos casos debido a su mayor biodisponibilidad y menor riesgo de trombosis del acceso vascular en pacientes con ERC. La dosis se ajusta individualmente para alcanzar y mantener un nivel de hemoglobina objetivo, generalmente entre 10-12 g/dL en la mayoría de los pacientes con ERC. En otras indicaciones, los objetivos pueden variar. Es crucial monitorizar los niveles de hemoglobina regularmente y ajustar la dosis de r-HuEPO según sea necesario. También se deben evaluar los niveles de hierro, ya que una respuesta adecuada a la r-HuEPO requiere suficientes depósitos de hierro. A menudo se requiere la administración concomitante de suplementos de hierro (oral o IV).
En resumen, el tratamiento farmacológico parenteral de la anemia ofrece alternativas importantes cuando la vía oral es insuficiente o inadecuada. La elección del fármaco específico (hierro IV, vitamina B12 o r-HuEPO) depende de la causa subyacente de la anemia, la gravedad de la deficiencia, las necesidades del paciente y las consideraciones de seguridad y eficacia de cada medicamento. Una evaluación clínica completa y una monitorización cuidadosa son esenciales para optimizar los resultados del tratamiento y minimizar los riesgos.
Conclusiones:
En la práctica clínica, la evaluación del síndrome anémico siempre debe incluir la determinación de los niveles de hemoglobina y los índices eritrocitarios para clasificar la anemia y así enfocar la investigación de la causa subyacente y guiar el manejo adecuado del paciente.
Es crucial que, en el abordaje del síndrome anémico en pacientes con estas enfermedades crónicas, se considere la interacción compleja entre ambas condiciones. El tratamiento de la anemia a menudo requiere no solo abordar la deficiencia específica (si la hay), sino también optimizar el manejo de la enfermedad crónica subyacente para mitigar su impacto en la producción y función de los glóbulos rojos. Un enfoque integral es fundamental para mejorar la calidad de vida de estos pacientes.
La diabetes, la obesidad y el hígado graso no son solo problemas metabólicos aislados; tienen un impacto significativo en la salud de la sangre. La inflamación crónica, la disfunción renal (en el caso de la diabetes), las alteraciones hormonales y metabólicas, y las posibles deficiencias nutricionales asociadas a estas condiciones pueden crear un entorno propicio para el desarrollo de la anemia.
La alimentación es un pilar fundamental en la prevención y el manejo de muchos tipos de anemia. Asegurar una ingesta adecuada de hierro, vitamina B12 y folato a través de una dieta variada y equilibrada es esencial. Sin embargo, es crucial recordar que la anemia puede tener otras causas subyacentes que no se resuelven únicamente con cambios en la dieta.
Es crucial enfatizar que el tratamiento no farmacológico del síndrome anémico debe ser individualizado y adaptado a la causa subyacente, la severidad de la anemia y las comorbilidades del paciente. Un enfoque integral que combine la optimización de la dieta, el manejo de las enfermedades crónicas y la modificación de los hábitos de vida (como la reducción del consumo de alcohol) puede ser muy efectivo, especialmente en casos leves a moderados o como complemento al tratamiento farmacológico. La educación del paciente y el seguimiento médico continuo son esenciales para el éxito a largo plazo.
En la elección del tipo de hierro oral para tratar la anemia ferropénica, la individualización debe ser considerando la cantidad de hierro elemental, la biodisponibilidad potencial y, crucialmente, la tolerancia gastrointestinal del paciente para asegurar una buena adherencia al tratamiento y una corrección efectiva de la deficiencia.
El tratamiento farmacológico parenteral de la anemia ofrece alternativas importantes cuando la vía oral es insuficiente o inadecuada. La elección del fármaco específico (hierro IV, vitamina B12 o r-HuEPO) depende de la causa subyacente de la anemia, la gravedad de la deficiencia, las necesidades del paciente y las consideraciones de seguridad y eficacia de cada medicamento. Una evaluación clínica completa y una monitorización cuidadosa son esenciales para optimizar los resultados del tratamiento y minimizar los riesgos.
Si experimentas síntomas de anemia, es fundamental buscar una evaluación médica para identificar la causa específica y recibir el tratamiento adecuado. Un profesional de la salud como el Dr. José Natividad González González, especialista en MEDICINA INTERNA, puede guiarte sobre las mejores estrategias dietéticas y la posible necesidad de suplementación para optimizar tu salud sanguínea.
Preguntas frecuentes (FAQS)
1. ¿Qué significa tener anemia? Condición médica caracterizada por una disminución en la cantidad de glóbulos rojos o en la concentración de hemoglobina en la sangre. Esto lleva a una menor capacidad de la sangre para transportar oxígeno a los tejidos del cuerpo, lo que puede causar síntomas como fatiga, debilidad y dificultad para respirar.
2. ¿Cuáles son las causas más comunes de anemia? La etiología es diversa. A nivel global, la deficiencia de hierro encabeza la lista, a menudo secundaria a una ingesta dietética inadecuada, malabsorción o pérdidas crónicas de sangre. Otras causas prevalentes incluyen las deficiencias de vitamina B12 y folato, enfermedades crónicas (como la enfermedad renal crónica, enfermedades autoinmunes y cáncer), y trastornos hereditarios de la hemoglobina (como la talasemia y la anemia falciforme).
3. ¿Cuáles son los síntomas de la anemia? La sintomatología es variable y depende de la rapidez de instauración, la severidad de la deficiencia y la capacidad de adaptación del organismo. Los síntomas comunes incluyen una sensación persistente de fatiga o cansancio extremo, debilidad generalizada, palidez de la piel y las mucosas, dificultad para respirar o falta de aliento, mareos o sensación de desvanecimiento, cefaleas, palpitaciones o taquicardia, manos y pies fríos, y dificultad para concentrarse o problemas cognitivos.
4. ¿Cómo se diagnostica la anemia? El proceso diagnóstico se inicia con una exhaustiva historia clínica y un examen físico. La prueba fundamental es el hemograma completo (CBC), que proporciona información detallada sobre las células sanguíneas, incluyendo el número de glóbulos rojos, la concentración de hemoglobina, el hematocrito y los índices eritrocitarios (VCM y CMHC), cruciales para la clasificación morfológica. Para identificar la causa subyacente, pueden ser necesarias pruebas adicionales como el análisis de hierro sérico, niveles de vitamina B12 y folato, pruebas de función renal y estudios de médula ósea.
5. ¿Qué tipos de anemia existen? Se clasifica utilizando diversos criterios. Según la causa, podemos hablar de anemia ferropénica, anemia perniciosa, anemia por deficiencia de folato, anemia de la enfermedad crónica, anemia hemolítica, anemia aplásica y anemias hereditarias. Según la morfología de los glóbulos rojos, basada en el VCM, se clasifica en microcítica, normocítica y macrocítica.
6. ¿Cómo se trata la anemia? El tratamiento se dirige fundamentalmente a corregir la causa subyacente. En casos de deficiencias nutricionales, las estrategias incluyen modificaciones en la dieta y suplementación oral con hierro, vitamina B12 o ácido fólico. En situaciones de intolerancia o mala absorción oral, o cuando se requiere una reposición rápida, se puede recurrir al tratamiento farmacológico parenteral con hierro intravenoso o vitamina B12 intramuscular. En la anemia asociada a enfermedad renal crónica, la eritropoyetina recombinante humana (EPO) se utiliza para estimular la producción de glóbulos rojos. En casos de anemia severa o sintomática, las transfusiones de sangre pueden ser necesarias. El tratamiento de las enfermedades crónicas subyacentes es crucial para mejorar la anemia asociada a estas condiciones.
7. ¿Se puede prevenir la anemia? La prevención es posible en muchos casos manteniendo una dieta equilibrada que incluya fuentes adecuadas de hierro, vitamina B12 y folato. Las poblaciones con mayor riesgo de deficiencias, como las mujeres embarazadas y los vegetarianos estrictos, pueden beneficiarse de la suplementación preventiva bajo supervisión médica. La detección temprana y el manejo adecuado de enfermedades crónicas también son estrategias preventivas importantes.
8. ¿Qué complicaciones puede causar la anemia si no se trata? La anemia no tratada puede acarrear una serie de complicaciones significativas, incluyendo fatiga severa y debilidad, problemas cardíacos (arritmias, insuficiencia cardíaca), complicaciones durante el embarazo, problemas de crecimiento y desarrollo en niños, y un mayor riesgo de infecciones.
9. ¿Es la anemia una condición grave? La gravedad es variable. Una anemia leve puede ser bien tolerada, pero la anemia moderada a severa puede causar síntomas debilitantes y aumentar el riesgo de complicaciones graves. Es crucial buscar atención médica para obtener un diagnóstico preciso de la causa subyacente y recibir el tratamiento adecuado para prevenir complicaciones y mejorar el bienestar general.
10. ¿Cuándo debo buscar atención médica si sospecho que tengo anemia? Es recomendable buscar atención médica si experimentas síntomas persistentes sugestivos de anemia, como fatiga inexplicable y persistente, debilidad inusual, palidez notable de la piel, dificultad para respirar o falta de aliento sin causa aparente, o mareos frecuentes. Un diagnóstico temprano y un tratamiento oportuno son fundamentales.